(CAO) Hiện Việt Nam có khoảng trên 12 triệu người mang gen bệnh Thalassemia. Người bị bệnh và mang gen bệnh có ở tất cả các tỉnh, thành phố trong cả nước.
Thalassemia hay còn có tên gọi là bệnh tan máu bẩm sinh, hay huyết tán bẩm sinh là bệnh thiếu máu do tan máu, bệnh kéo dài suốt đời, thuộc nhóm bệnh bẩm sinh – di truyền.
Tan máu bẩm sinh là bệnh lý của tế bào hồng cầu trong máu. Chúng ta có thể hiểu một cách đơn giản rằng: tế bào hồng cầu có khả năng tồn tại khoảng 120 ngày sau đó vỡ ra. Đối với người bị bệnh tan máu bẩm sinh thì tế bào hồng cầu vỡ ra sớm hơn và nhiều hơn người bình thường, nên gây thiếu máu và gây ứ đọng sắt trong cơ thể. Tủy xương phải làm việc nhiều hơn để sản xuất hồng cầu. Chính sự hoạt động quá sức này càng làm cho xương biến dạng nhiều hơn, do đó, những người bệnh thường có vẻ mặt có đặc điểm giống nhau như trán dồ lên, xương sọ u ra, mũi tẹt, xương hàm trên nhô ra.
Theo Vụ Truyền thông - Giáo dục (Tổng cục Dân số - Kế hoạch hoá gia đình), tan máu bẩm sinh là một trong những rối loạn di truyền đơn gen phổ biến nhất thế giới. Theo báo cáo năm 2008 của Liên đoàn Thalassemia và của Tổ chức y tế thế giới WHO, có khoảng 7% dân số trên thế giới mang gen bệnh, 71% các nước trên thế giới bị ảnh hưởng, có trên 330.000 trẻ em sinh ra hàng năm bị mắc bệnh; 1,1% các cặp vợ chồng sinh ra nguy cơ con mang bệnh.
Tại Việt Nam, theo kết quả bước đầu khảo sát tình trạng mang gen bệnh Thalassemia trên toàn quốc năm 2017, hiện cả nước có khoảng trên 12 triệu người mang gen bệnh Thalassemia. Người bị bệnh và mang gen bệnh có ở tất cả các tỉnh, thành phố trong cả nước.
Hiện có trên 20.000 người bị Thalassemia cần phải điều trị cả đời và mỗi năm có thêm khoảng 8.000 trẻ em sinh ra bị bệnh Thalassemia, trong đó có khoảng 2.000 trẻ bị bệnh mức độ nặng và khoảng 800 trẻ không thể ra đời do phù thai.
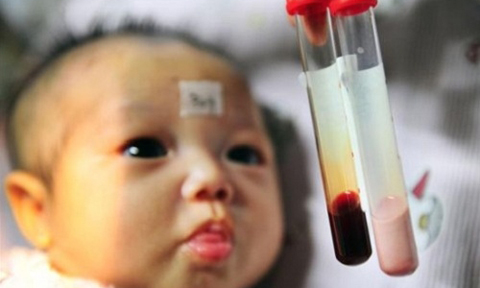
Mỗi năm có thêm khoảng 8.000 trẻ em sinh ra bị bệnh Thalassemia, để sống đến 30 tuổi phải mất khoảng 3 tỷ đồng điều trị bệnh. Ảnh minh họa
Với những người mắc bệnh này, hiện chưa có phương pháp điều trị khỏi bệnh, chủ yếu là điều trị triệu chứng suốt đời. Do đó, bệnh nhân Thalassemia phải chịu rất nhiều thiệt thòi, điều trị gian nan, gây ảnh hưởng đến cuộc sống của người bệnh, gia đình và toàn xã hội. Biện pháp điều trị cơ bản là truyền máu (truyền khối hồng cầu) và thải sắt.
Chi phí điều trị trung bình cho một bệnh nhân thể nặng từ khi sinh ra tới 30 tuổi hết khoảng 3 tỷ đồng. Mỗi năm cần có trên 2.000 tỷ đồng để cho tất cả bệnh nhân có thể được điều trị (tối thiểu) và cần có khoảng 500.000 đơn vị máu an toàn.
Đáng lưu ý là hiện nay có rất nhiều người mang gen bệnh nhưng không biết mình bị bệnh. Do đó, tỷ lệ hai người cùng mang gen bệnh Thalassemia kết hôn với nhau ngày càng cao, điều này đã và đang ảnh hưởng xấu tới chất lượng dân số và sự phát triển giống nòi.
Các mức độ biểu hiện của bệnh Thalassemia
Phòng bệnh là biện pháp kiểm soát hiệu quả nhất thông qua các xét nghiệm sàng lọc, phát hiện gen bệnh trong giai đoạn tiền hôn nhân và tiền thai sản.
Theo Vụ Truyền thông - Giáo dục (Tổng cục Dân số - Kế hoạch hoá gia đình), kinh nghiệm của thế giới cho thấy, có thể hạn chế được 90-95% số mắc mới Thalassemia nếu được tiến hành các biện pháp dự phòng thông qua hạn chế việc kết hôn giữa người mang gen bệnh (dự phòng cấp 1); đồng thời tiến hành tầm soát, chẩn đoán trước sinh (dự phòng cấp 2) sẽ góp phần phát hiện thêm các trường hợp mắc bệnh ở thai nhi để tư vấn chỉ định đình chỉ thai nghén với các trường hợp mắc bệnh thể nặng.
Tuy nhiên, việc tầm soát, chẩn đoán trước sinh rất tốn kém và khó khăn hơn nhiều so với dự phòng cấp 1 vì phải đầu tư cho các cơ sở y tế các loại trang thiết bị, máy móc chuyên dụng, đắt tiền; hơn nữa cần phải có sự phối hợp giữa các chuyên gia thuộc lĩnh vực sản phụ khoa và lĩnh vực y học phân tử. Việc sàng lọc, chẩn đoán bệnh ở gia đoạn sơ sinh (dự phòng cấp 3) dường như ít có giá trị thực tiễn, bởi nếu đứa trẻ có được phát hiện mắc bệnh thì cũng chỉ là để biết sớm và chuẩn bị cho việc điều trị sau này.
Do đó, việc tuyên truyền, vận động, nâng cao nhận thức chuyển đổi hành vi của người dân để họ tự nguyện tham gia sàng lọc, chẩn đoán phát hiện sớm người mang gen bệnh tại cộng đồng hoặc tiến hành tư vấn di truyền cho các nam, nữ chuẩn bị kết hôn nhằm hạn chế việc kết hôn giữa những người mang gen bệnh; hoặc tự nguyện tham gia sàng lọc, chẩn đoán trước sinh nhằm phát hiện các thai nhi ở thể nặng để tư vấn đình chỉ thai nghén là giải pháp quan trọng nhất góp phần làm giảm tỷ lệ mắc mới bệnh Thalassemia trong cộng đồng.
(CAO) Viện Huyết học – Truyền máu Trung ương đang đứng trong tình trạng báo động thiếu máu điều trị, đặc biệt là 2 nhóm máu A và O.